Портальна гіпертензія — хвороба, з якою стикаються багато людей. Дана патологія пов’язана з порушенням струму крові і підвищенням тиску в системі ворітної вени. Головним чином, проблеми з кровообігом позначаються на роботі органів травної системи. Також на тлі подібної патології існує ризик розриву судин з подальшим внутрішнім крововиливом.
Зрозуміло, багато людей шукають додаткову інформацію про захворювання. Чому розвивається патологія? Якими симптомами супроводжується синдром портальної гіпертензії? Наскільки небезпечним може бути недуга? Які методи лікування вважаються найбільш ефективними? В яких випадках необхідно хірургічне втручання? Відповіді на ці питання дає наша стаття.
Загальні відомості
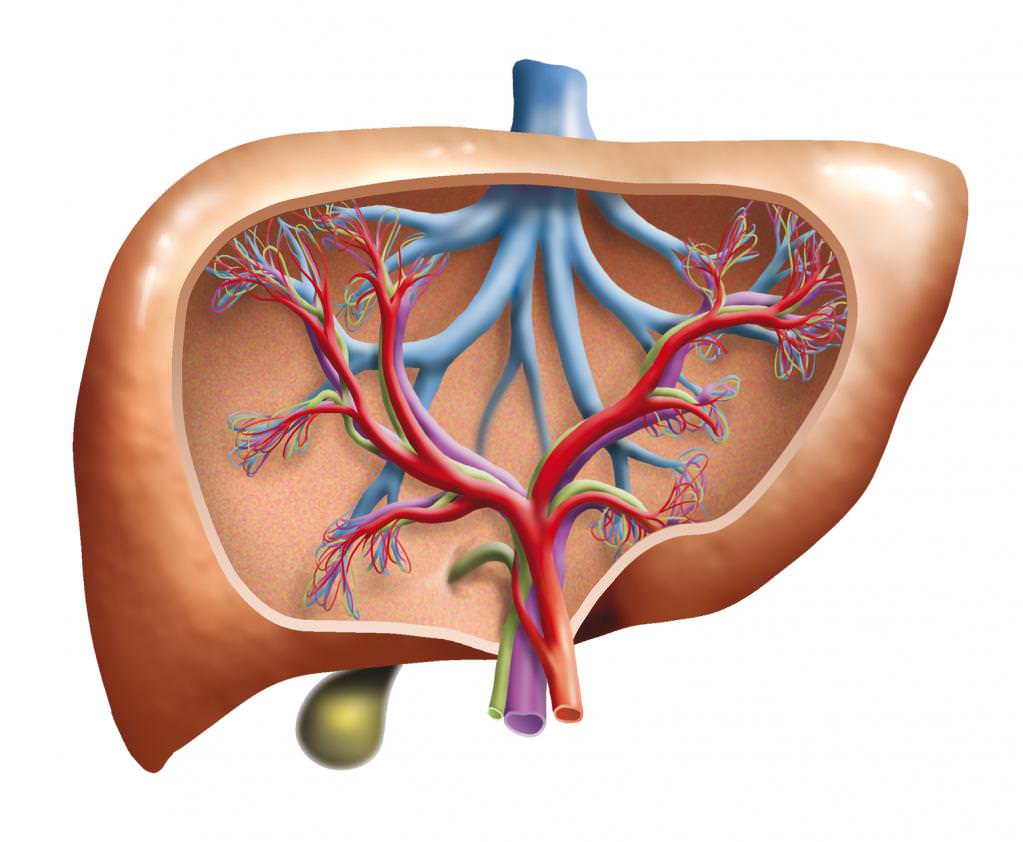
Синдром портальної гіпертензії являє собою патологію, яка супроводжується порушенням кровотоку в руслі ворітної вени. Подібна проблема може виникнути як на рівні капілярної сітки, так і в більш великих судинах (наприклад, в нижньої порожнистої вени).
Наявність перешкод для струму крові призводить до підвищення тиску всередині вен. Також гіпертензія негативно впливає на структуру судин, що призводить до розширення їх просвіту та стоншення стінок. Такі вени більш схильні до пошкоджень і розривів. Більше того, порушення кровотоку негативно впливає на роботу внутрішніх органів.
Варто відзначити, що портальна гіпертензія рідко є самостійним захворюванням. У більшості випадків вона виступає як симптом або наслідок іншої патології.