Одним з найпоширеніших захворювань серед дорослого населення є геморой. Це патологія, що характеризується варикозним розширенням вен, розташованих в прямій кишці і анальному отворі. При цьому відбувається утворення гемороїдальних вузлів (фото нижче), які можуть знаходитися як всередині, так і зовні. Лікування захворювання може здійснюватися і консервативними та оперативними методами.
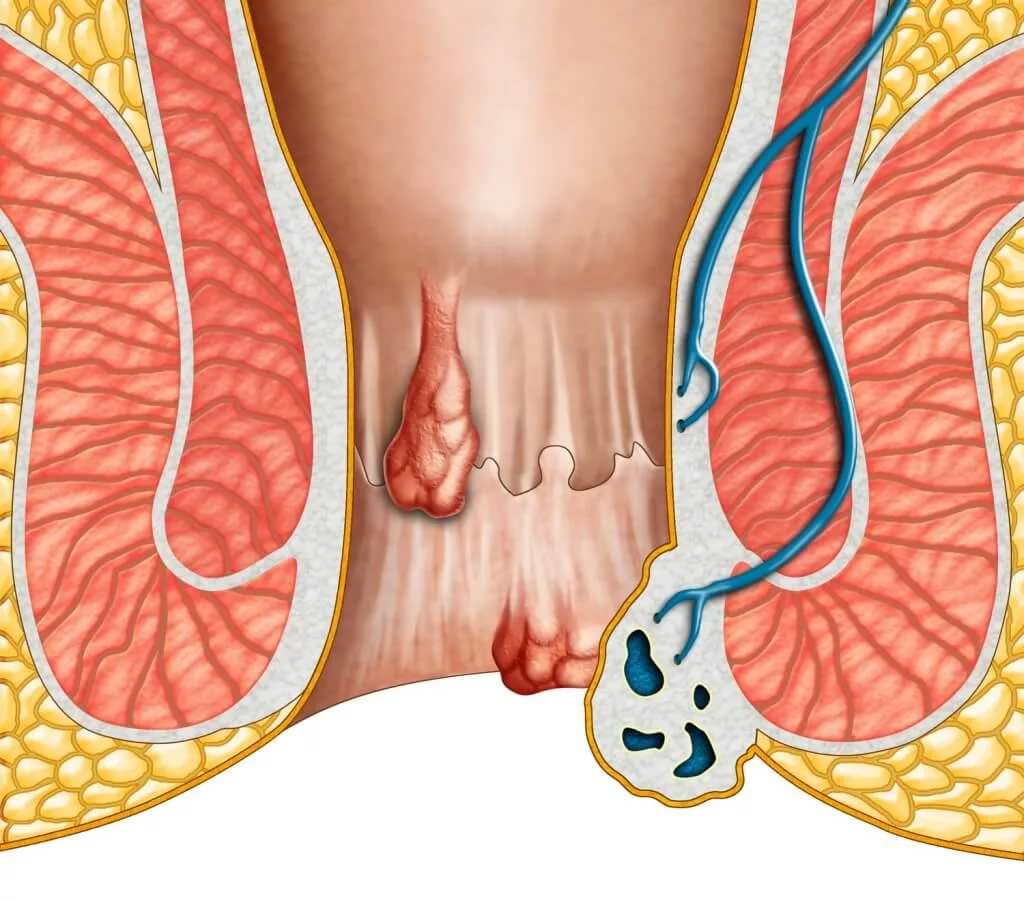
Механізм розвитку
В стінках прямої кишки знаходиться безліч судин, які, об’єднуючись, утворюють сплетення, іменовані кавернозными тілами. У нормі кров надходить до них з нижніх кінцівок, після чого відбувається її відтік в нижню порожнисту вену.
Під впливом різних несприятливих факторів рідка сполучна тканина починає застоюватися в кавернозних тілах. На тлі цього процесу розтягуються стінки судин, деякі їхні ділянки випинаються назовні. Вони і є гемороїдальними вузлами.