Запалення легенів – це небезпечне захворювання. У новонародженого пневмонія протікає особливо важко. Недуга розвивається або відразу після народження малюка, або протягом першого місяця його життя. Особливість запалення у таких крихіток полягає в тому, що патологічний процес швидко поширюється на обидва легенів, а тому стан новонародженого з кожною хвилиною стає все гірше. Ускладнення цієї патології можуть бути дуже серйозними і відбитися на подальшому житті дитини. Тому новоспеченим батькам важливо знати про характерних симптомах, принципи лікування, причини та наслідки пневмонії у новонароджених.
Вважається, що запалення легенів найчастіше діагностується у дітей, що з’явилися на світ від патологічної вагітності і складних пологів. До того ж, переважне число мам є носіями вірусних і бактеріальних інфекцій, яким поки що не здатний протистояти повною мірою слабкий імунітет малюка. Згідно зі статистичними даними, найчастіше діагностується пневмонія у новонароджених після кесарева розтину і недоношених малюків.
Основні причини хвороби
Гострий запальний процес, що протікає з ураженням легеневої тканини, супроводжується концентрацією ексудату всередині альвеол. Внаслідок цього патологічного явища розвиваються симптоми з боку дихальної системи. Пневмонія у новонароджених, незважаючи на їх настільки ранній вік, буває так само часто, як і у малюків в більш старшому віці. Це пов’язують з багатьма чинниками.
Для розвитку запалення легенів у немовлят обов’язкова умова – проникнення в організм патогенної мікрофлори. Успіх в лікуванні пневмонії у новонароджених багато в чому залежить від своєчасного визначення типу збудника та підбору чутливого до нього антибіотика.

У перші місяці життя у дітей діагностують вроджене або неонатальне запалення легенів. У першому випадку мова йде про внутрішньоутробної пневмонії у новонароджених, яка проявляється протягом перших трьох діб після пологів. Спровокувати розвиток цього захворювання ще в перинатальний період здатні віруси, які проникають через плаценту. Основними збудниками внутрішньоутробної пневмонії у новонароджених вважаються мікроорганізми, що викликають інфекції групи TORCH. До них відносять:
- краснуху;
- цитомегаловірус;
- герпесвірус;
- токсоплазмоз;
- сифіліс.
Як правило, обстеження на наявність в організмі TORCH-вірусів проходять всі вагітні жінки до жіночої консультації. Якщо мати захворіла інфекцією в першому триместрі, ймовірно, пневмонія стала одним з ускладнень трансплацентарного зараження. Важка вагітність і хвороби, перенесені жінкою, можуть призвести до часткового руйнування природних захисних бар’єрів.
Причиною пневмонії у новонароджених дітей може бути інфікування патогенними бактеріями перед пологами або у момент проходження через родові шляхи матері. Збудниками захворювання в цьому випадку може бути:
- хламідія;
- мікоплазми;
- кандида;
- лістерія;
- уреаплазма;
- трихомонада.
Викликати неонатальне запалення легенів, яке розрізняють за термінами виникнення (раннє – до 7 днів, пізніше – від 7 до 28 днів), також здатні умовно-патогенні мікроорганізми. До них відносять стафілокок, стрептокок, кишкову паличку, синьогнійну паличку, клебсиеллу.
Пізні пневмонії виникають, як правило, після приїзду додому. Ранні форми захворювання можуть бути викликані стаціонарної флорою. Звичайно зараження відбувається в пологовому залі або у відділенні недоношених в ході проведення заходу з штучної вентиляції легенів. Іншими причинами інфікування дитини у пологовому будинку є:
- Складні пологи. Пневмонія у новонародженого після кесаревого розтину або застосування акушерських щипців – дуже поширене наслідок.
- Хронічні або гострі інфекційні недуги матері, що зачіпають сечостатеву систему.
- Аспірація меконієм при пологах.
- Реанімаційні заходи, в тому числі і проведення ШВЛ.
- Глибока недоношеність.
- Травми при пологах.
- Невідповідність обстановки в родзалі санітарно-гігієнічним нормам.
Патогенез хвороби
Пневмонія у новонародженого розвивається на тлі незрілості респіраторної системи, яка підвищує ризик інфікування і розмноження патогенної мікрофлори. При інтенсивному кровопостачанні хвороботворні мікроорганізми, які проникають в організм, блискавично добираються до легенів. При цьому запалення спочатку зароджується в альвеолах. Патологічні зміни тягнуть за собою порушення в газовому складі крові, тому спостерігається виражена гіпоксія – клітин катастрофічно не вистачає кисню. Його дефіцит може позначитися на роботі головного мозку, а потім і внутрішніх органів. Без лікування у дитини почнеться інтоксикація всього організму.
Симптоматика у немовлят
Сказати точно, скільки пневмонія лікується у новонародженого, неможливо. У чому терапія залежить від тяжкості перебігу хвороби і вираженості клінічної картини захворювання. Перші симптоми вродженої пневмонії у новонародженого можуть виникнути відразу ж після появи малюка на світ, буквально через кілька годин. Прояви цієї небезпечної для дитини хвороби можна помітити по його станом:
- немовля з’являється на світло з блідо-сірим кольором шкірних покривів;
- можливо наявність висипу через інтоксикації організму;
- малюк ослаблений, не в змозі голосно кричати;
- вроджені рефлекси пригнічені;
- спостерігається посилене дихання;
- втягнення міжреберних проміжків;
- западіння грудини при вдиху;
- прискорене серцебиття;
- маса тіла нижче норми, встановленої для новонароджених;
- дитина відмовляється від пропонованої матір’ю грудей;
- висока температура тіла.
При наростанні симптомів, що відбувається досить швидко, у дитини можуть з’явитися судоми. Вроджена форма пневмонії протікає у немовлят особливо важко. Значення має кожна хвилина, без лікування малюк загине.
Для неонатального запалення, викликаного позалікарняної флорою, властиво більш легкий перебіг, так як до цього часу малюк вже трохи встиг набрати вагу, погодувавшись маминим молочком, і придбати додаткову імунний захист від хвороботворних мікроорганізмів. Симптоми неонатальної пневмонії схожі з проявами вродженої, але відрізняються меншою виразністю. Новонароджений стає неспокійним, вередливим, втрачає апетит. З-за легеневого запалення з’являється сильна задишка.
Особливості захворювання у немовлят
Двостороння форма пневмонії у новонароджених зустрічається досить часто. Це викликано тим, що організм малюка поки ще не здатний боротися з запальним процесом у межах однієї ділянки, як у дорослих та дітей старшого віку. Крім цього, постійне лежаче положення і досить широкі бронхи з дрібними альвеолярними перегородками дозволяють інфекції поширюватися швидше на інші сегменти. Отже, про вогнищевої пневмонії у що з’явилися на світ малюків говорити не доводиться.
На початкових стадіях захворювання у немовлят найчастіше з’являється одностороння форма. У переважному числі випадків саме так відбувається при пізньому неонатальному запаленні легенів. Перший осередок з’являється з правого боку. Пов’язано це з тим, що правий бронх ширший і трохи коротше лівого – це «стандартна» фізіологічна особливість. Проте запальний процес швидко вражає і ліве легке, тому, втративши пару днів, лікувати доведеться вже двосторонню пневмонію.
Які можуть бути наслідки
Не секрет, що імунітет новонародженої дитини ще не встиг зміцніти. Відповідно, боротися з інфекцією організм малюка практично не в змозі. Якщо не почати лікування вчасно, ускладнення розвиваються стрімко, протягом перших годин або діб. Всі ймовірні проблеми, до яких може призвести пневмонія, умовно поділяють на легеневі й позалегеневі. До першої групи відносять:
- плеврит (запальне ураження плеври);
- ателектаз (спадання частки легень);
- пневмоторакс (концентрація повітря в грудині, що призводить до сдавливаю дихальних органів зовні).
Такі наслідки пневмонії у новонароджених можуть виникнути вже на другий день. Позалегеневі ускладнення – це результат передачі інфекції гематогенним шляхом. До таких відносять отит, геморагічний синдром, порушення в гемодинаміці, сепсис. Будь бактеріальне ураження несе в собі ризик для дитини, так як бактеріємія (попадання інфекції в кров) загрожує малому летальним результатом.
Через деякий час після пневмонії у новонародженого можуть проявитися ускладнення в роботі серцево-судинної системи, також присутня ймовірність розвитку рахіту, важкому ступені анемії.
Діагностика захворювання
Основну інформацію про хвороби новонародженого лікарі черпають з анамнезу матері, історії вагітності, пологів, результатів лабораторних та інструментальних досліджень. Далі проводиться об’єктивне обстеження дитини.
При запаленні легенів перкусія грудної клітки супроводжується укороченим приглушеним тоном. У новонароджених з пневмонією виражене ослаблене дихання, як правило, без вологих хрипів та крепітації. Покладатися тільки на зовнішні прояви хвороби і візуальні зміни з боку інших систем не можна. Ключова роль у діагностиці запалення легенів у немовлят належить саме лабораторних і інструментальних досліджень:
- клінічного аналізу крові (збільшені лейкоцитарні показники);
- загального аналізу сечі;
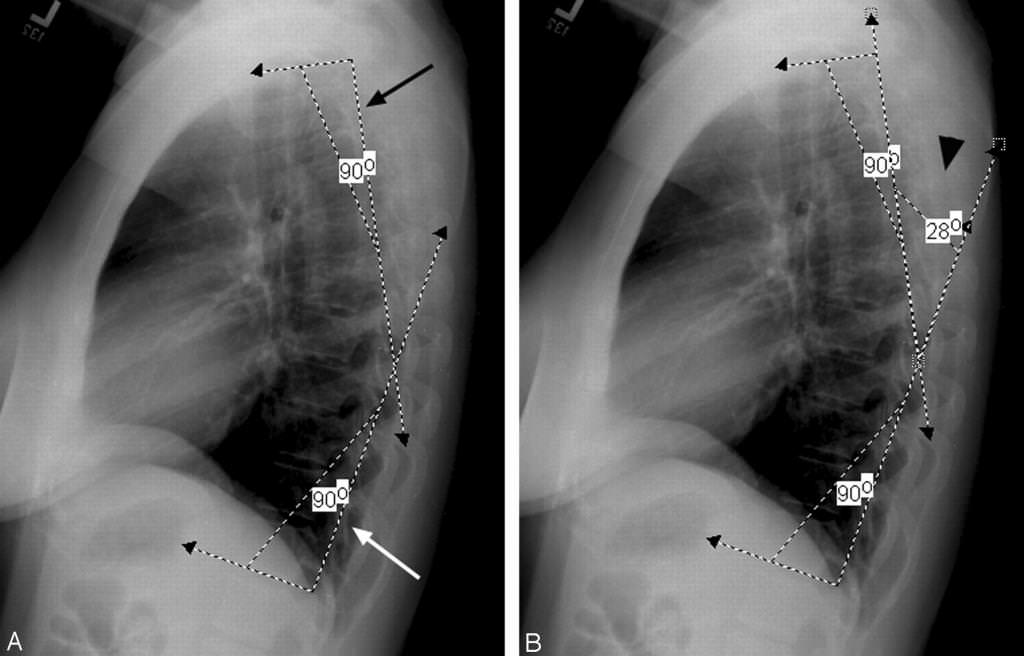
- рентгенографії грудної клітини (встановлення ступеня торакального поразки).
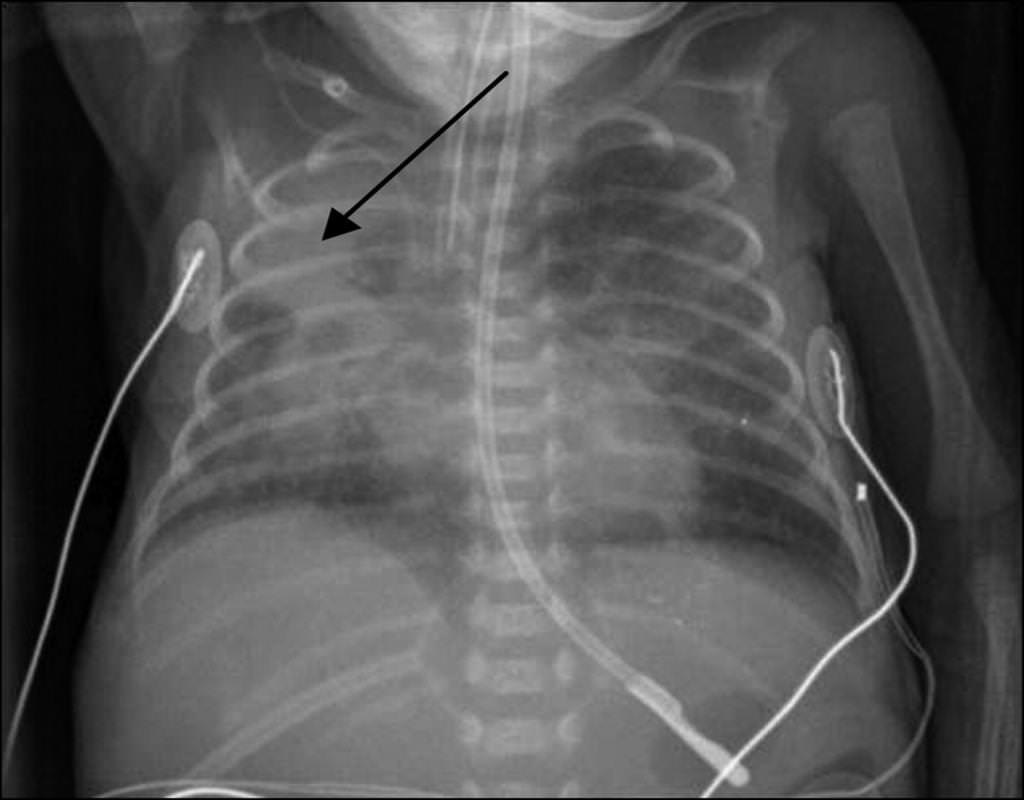
До речі, без рентгенографічного знімка на руках жоден фахівець не визначить діагноз. Рентгенографія дозволяє з’ясувати локалізацію патологічного процесу. Ознаками пневмонії немовляти на знімку є здуття легень, вираженість судинного малюнка (особливо на початкових стадіях захворювання). Пізніше виникають запально-інфільтративні зміни.
Лікування запалення легенів у новонароджених
Пневмонія у дитини тільки що з’явився на світ вимагає серйозного ґрунтовного лікування і не терпить зволікань. Терапія при запаленні легенів у немовлят передбачає облік етіологічних, патогенетичних і симптоматичних факторів. Значення має навіть температура повітря: для ослабленого малюка найменший перегрівання або охолодження може викликати різке погіршення стану. Якщо дитина з’явилася на світ раніше терміну, найбільш підходящим для нього є режим кювези – тільки так лікарі зможуть встановити для нього максимально комфортний температурний режим і забезпечити підтримку киснем.
Тривалість лікування пневмонії у середньому становить 2-3 тижні – все залежить від ступеня тяжкості захворювання. Основними лікарськими препаратами є антибіотики. Варто зазначити, що лікування проводять комплексно, з допомогою двох антибактеріальних медикаментів. Вводять ліки тільки парентерально (частіше внутрішньом’язово).
«Цефуроксим»
Це антибіотик бета-лактамного ряду, який застосовують за рахунок його бактерицидних властивостей. Діюча речовина пригнічує активність багатьох позаклітинних умовно-патогенних і патогенних мікроорганізмів. У терапії легеневого запалення даний препарат вводять ін’єкційно. Добову і разову дозу визначає лікар, але зазвичай вона складає не більше 100 мг на кілограм ваги дитини протягом 24 годин.
Як і будь-який інший антибактеріальний препарат, «Цефуроксим» приносить цілий ряд побічних реакцій. Найчастіше на тлі використання препарату виникає дисбактеріоз кишечника, який проявляється здуттям живота, кольки, порушенням стільця. Якщо мати малюка або його близькі родичі схильні до алергічної реакції на препарати пеніцилінового ряду, використовувати цей засіб не можна.
«Амікацин»
Антибіотик з групи аміноглікозидів, який не залишає шансів стафілококової інфекції, кишкової палички, клебсієл та іншим бактеріям, здатним вразити легкі у внутрішньоутробному періоді. Оптимальна добова доза для дітей становить 15 мг/кг ваги малюка. Препарат вводять дитині двічі в день протягом тижня. Серед побічних ефектів варто відзначити ймовірне порушення сну, дисбактеріоз кишечника. При ураженні нирок «Амікацин» не використовують.

«Ванкоміцин»
Ліки є представником групи глікопептидів, які відрізняються ефективністю впливу на більшість грампозитивних і анаеробних бактерій. Цей препарат є альтернативою «Цефуроксиму», так як може використовуватися при алергії на антибіотики пеніцилінового ряду. Доза для новонароджених становить 10-15 мг/кг ваги дитини. Добова кількість ліки поділяють на два прийоми. Однак призначаючи цей препарат, лікар повинен враховувати, що «Ванкоміцин» здатний викликати запалення вени в місці введення ліків. Процес парентерального введення антибіотика вимагає обережності і неспішності.

Пробіотики в лікуванні пневмонії
Величезне значення мають препарати, що допомагають відновити порушену антибіотиками мікрофлору – це ліки, що містять лакто – і біфідобактерії. До таких відносять «Лактовіт», «Біфіформ», «Флорін Форте» і багато інші засоби, що створюють сприятливі умови для відновлення нормальної мікрофлори кишечника. Дозування для малюка визначає лікуючий лікар. Деякі препарати дозволено розчиняти в грудному молоці і давати немовляті перед безпосереднім годуванням.
Ніякого самолікування!
Самостійно давати дитині якісь антибіотики неприпустимо. Усвідомлюючи всю небезпеку захворювання, необхідно терміново показати дитину лікарю. Важке дихання, стійка лихоманка, прискорене серцебиття – всі ці симптоми говорять про необхідність надання кваліфікованої медичної допомоги дитині.
При лікуванні пневмонії у новонароджених в першу чергу лікарі орієнтуються на вираженість задишки і результати обстеження. Ефект від лікування фахівці оцінюють через 2-3 доби після початку терапії. Якщо відсутнє навіть мінімальний результат, терапію вибудовують за іншою схемою, що передбачає зміну антибіотика.
Прогноз захворювання сприятливий, якщо лікування було розпочато в перші добу. У противному випадку шанси на одужання та відсутність ускладнень тануть з кожним днем. Підтверджують це і високі показники смертності від запалення легенів серед новонароджених, особливо з’явилися на світ раніше терміну.