Ті люди, чиї родичі тривалий час «прикуті» до ліжка зважаючи на тяжкий стан здоров’я, а також самі хворі, вимушені тижні і місяці дотримувати постільний режим, добре знають, що таке пролежні. Ці рани на тілі пацієнтів, і без того ослаблених хворобою або перенесли серйозну операцію, доставляють чимало неприємних відчуттів.
Якщо на них вчасно не звернути уваги і не вжити заходів, вони можуть поширитися углиб епідермісу, торкнутися дерму, навіть оголити кісткові тканини. Чим лікувати пролежні на початковій стадії їх появи, щоб не посилити проблему? Як полегшити страждання хворого, якщо момент упущений, і патологічні деформації вже торкнулися м’язові тканини? Чим це загрожує пацієнту? Як лікувати пролежні в домашніх умовах? На всі ці питання ми відповімо в нашій статті.
Загальні відомості про пролежнях
Коротко повторимо пристрій покривних тканин людини. Всім відомо, що шкіра покликана захищати внутрішні органи від впливів навколишнього середовища. У кожної людини незалежно від того, дорослий він тільки народився, шкіра складається з багатьох шарів. Самий верхній – це епідерміс. Саме на ньому ми спостерігаємо перші ознаки пролежнів. Чим лікувати їх буде розказано трохи нижче. Поки відзначимо, що товщина епідермісу дуже невелика – всього від 0,05 мм (на століттях) до 1,5 мм (на ступнях).
Під ним знаходиться дерма. На неї припадає близько 90% нашої шкіри. Вона складається з двох шарів – сосочкового і сітчастого. У дермі розташовуються волосяні сумки, кровоносні і лімфатичні судини, сальні залози, нервові закінчення, колагенові волокна, потові залози.
Гиподерма (по-іншому, підшкірна жирова клітковина) розташовується під дермою. Товщина цього шару може змінюватись в залежності від огрядності людей. Гиподерма у складі має сполучну тканину, нервові закінчення і безліч жирових клітин, між якими також розташовані кровоносні і лімфатичні судини.
Далі розташовуються фасція (оболонка з сполучної тканини), м’язові волокна, кістки.
Згідно з медичною статистикою, в Росії у 90% лежачих пацієнтів з’являються пролежні. Чим лікувати на стегнах, сідницях і інших частинах тіла такі рани? Методики давно розроблені і постійно удосконалюються, але проблема залишається гострою. Головна причина – слабка оснащеність медобладнанням російських стаціонарів, а також недостатня відповідальність медпрацівників, зобов’язаних стежити за станом шкірних покривів лежачих хворих. Для порівняння скажемо, що в європейських країнах тільки в 30% пацієнтів з’являються пролежні.
За своїм розміром такі рани можуть бути різними – від дуже малих (всього кілька мм в діаметрі) до гігантських (діаметром понад 20 см).
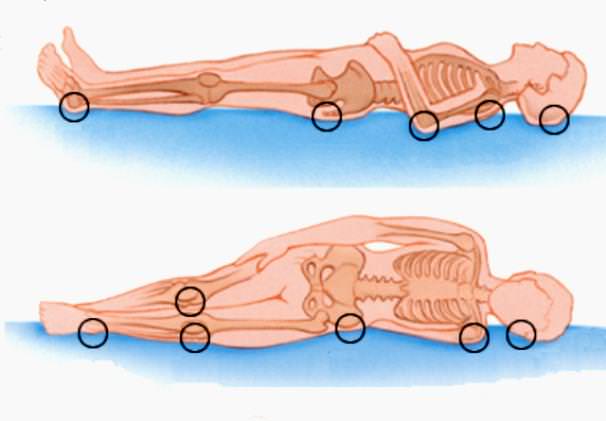
Де і чому виникають пролежні
З наведеної вище інформації ясно, що в дермі і гіподерми шкіри постійно циркулюють лімфа і кров, а епідерміс захищає ці шари від будь-яких негативних зовнішніх впливів. При здавлюванні шкіри рух рідин у цих ділянках припиняється. Якщо така компресія триває більше 2 годин, починаються некротичні зміни в тканинах, що називаються пролежнями. Чим лікувати їх на самому першому етапі розвитку? У більшості випадків людині буває досить регулярно робити легкий масаж шкіри (розтирання) і частіше змінювати положення його тіла. В іншому випадку почався в цих місцях некроз поширюється на всі шари епідермісу, а слідом за ним і на клітини дерми.
Найчастіше такі рани утворюються на випирають ділянках тіла, найбільш контактують з поверхнею ліжка:
- Сідниці.
- П’яти.
- Лопатки.
- Потилицю.
- Крижі.
- Ліктьові суглоби.
В залежності від становища людини у ліжку пролежні можуть спостерігатися на таких ділянках тіла:
- Коліна.
- Пальці ніг.
- Ребра.
- Область сідничних кісток.
- Великі вертела стегнової кістки.
- Область клубової кістки.
- Голова і вуха (в окремих випадках).
Як лікувати пролежні у лежачих хворих, що знаходяться в стаціонарі, в кожному конкретному випадку повинні вирішувати медичні працівники. Вони ж зобов’язані виконувати основні терапевтичні маніпуляції. Родичі можуть взяти участь у лікувальному процесі, виконуючи перевертання пацієнта, саджаючи його на ліжку (якщо дозволяє його стан здоров’я), погладжуючи і розминаючи проблемні ділянки шкіри (на початковій стадії) для збільшення циркуляції в них крові і лімфи.
Етимологія слова «пролежень» заснована на тому, що дефект утворюється при тривалому лежачому положенні. Однак така патологія може виникати і у людей, активно рухаються. Мова йде про пролежнях у роті, з’являються від натирання слизових погано підігнаними протезами.
Крім того, подібні рани часто з’являються у людей з переломами кінцівок – з-за натирання і здавлювання шкіри гіпсовими пов’язками.
Класифікація
В залежності від того, як далеко зайшов некротичний процес шкірного покриву, розрізняють 4 стадії пролежнів.
I – це початок патології. Поки що можна бачити на шкірі тільки стійку гіперемію, але епідерміс не порушений. Одних хворих нічого в цих місцях не турбує, інші відчувають дискомфорт, іноді пекучий біль та/або свербіж. За тією ознакою, що почервоніння не проходить після усунення компресії (шкіру вже нічого не здавлює, але її нормальний колір не повертається), можна діагностувати пролежень. Чим лікувати таку патологію? Поки особливих труднощів терапія не викликає. Виконати її під силу людям, навіть дуже далеким від медицини.
II – це продовження розвитку I стадії пролежнів. Лікувати таку рану все ще можна консервативними методами. При II стадії спостерігається порушення цілісності і розшарування епідермісу, проникнення патології в шари дерми, але гиподерма ще не порушена. У місці пролежня можна бачити гіперемійовану шкіру і міхур, наповнений рідким ексудатом. При рухах хворого або необережних маніпуляціях медперсоналу він лопається, оголюючи вельми болючий яскраво-червоний ділянку дерми. На цій стадії без лікування в рану легко потрапляє будь-яка інфекція, що спричинить нагноєння та погіршення стану пацієнта.
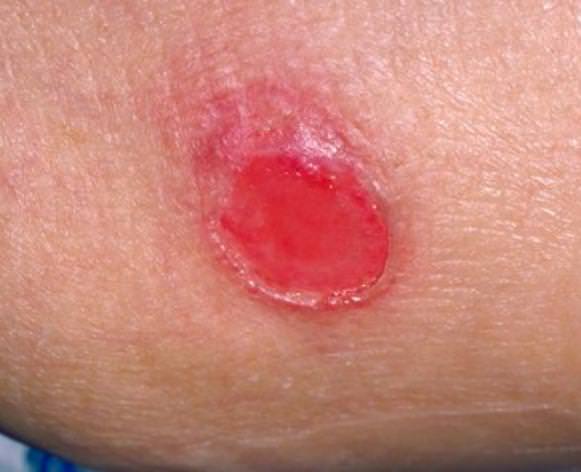
III – ця стадія характерна продовженням поширення некрозу клітин вглиб шкіри хворого. Патологія поширюється на гиподерму, однак м’язовий шар і фасція поки не зачеплені. Візуально пролежень на III стадії виглядає, як глибока рана з широкими краями та звужується дном, де помітний шар жовтої мертвої тканини. Як і чим лікувати пролежні у хворого на цій стадії? У більшості випадків лікарі намагаються застосовувати консервативні методи. Згідно з медичною статистикою, тільки в 25% випадків проводиться хірургічне втручання.
IV – сама важка й небезпечна стадія. Некроз поширюється не тільки на тканини шкіри і м’язів, але і на сухожилля, кістки. В деяких випадках вони проглядаються в особливо глибоких ранах, але частіше на їх дні видно омертвевшая тканина темного кольору. На цій стадії пролежні як лікувати? В домашніх умовах терапія неможлива, так як хворому потрібне хірургічне втручання. Розглянемо його особливості.
Лікування за допомогою операції
Лікарі навіть при наявності у пацієнта пролежнів IV стадії спочатку намагаються проводити консервативну терапію, тому що вона обходиться в п’ять разів дешевше (за підрахунками американських медиків). Інші причини відмови від хірургічного втручання:
- Тривалий (до 3 місяців) етап підготовки.
- Дуже довгий період реабілітації.
- Технічні складності (а часом і неможливість) виконати хірургічне лікування.
- Слабкий ефект або його повна відсутність після першої операції (часто потрібно кілька разів повторювати такий вплив).
Розповідаючи, як і чим лікувати пролежні у хворого, пояснимо, що входить у підготовку до операції. У будь-некротичної виразці обов’язково збираються різні патогенні мікроорганізми, здатні викликати нагноєння, інтоксикацію, важкий септичний стан. Саме з-за цього гине приблизно 20% пацієнтів, у яких з’явилися пролежні.
Підготовка до операції включає:
- Антибактеріальну терапію.
- Відновлення електролітного балансу.
- Приведення в норму білкового балансу.
- Детоксикацію.
- Відновлення водного балансу.
- Санацію рани.
- Повне видалення омертвілих тканин.
- Подальшу роботу з пролежнем до появи в ньому васкулярізована грануляцій. Якщо цього не відбувається, операцію не роблять.
Зрозуміло, що не може бути й мови про виконанні таких маніпуляцій в домашніх умовах. Як лікувати пролежні у передопераційний період? На сучасному етапі розвитку медицини застосовуються:
- Накладання на рану пов’язки з антисептиками і ферментами.
- Стимуляція тканин до регенерації з допомогою магніто – і електротерапії.
- Вплив на рану розфокусованим лазерним променем.
Остання інновація дозволила скоротити період підготовки в 3 рази.
Хірургічне втручання проводиться за такими методиками:
- Шкірна пластика (на рану нашивається клапоть шкіри, взятої з тіла самого хворого).
- Висічення пролежня і подальша пластику з використанням сусідніх ділянок шкіри (суміщення країв рани).
- Висічення з подальшим використанням клаптів, узятих з інших частин тіла.
Після хірургічного втручання часто спостерігаються ускладнення, пов’язані з недостатньою підготовкою до неї пролежня, поганим доглядом за пацієнтом, інфікуванням рани, натягом її країв, відторгненням імплантованого фрагмента шкіри.
Якщо пролежні III та II ступенів, що довго не загоюються або часто рецидивують, їх лікування також проводять хірургічним методом.
Консервативна терапія пролежнів III і IV ступенів
Незалежно від тяжкості патології та місця її локалізації, перше, що потрібно зробити – прибрати або хоча б максимально послабити компресію. Важче всього цього вдалося досягти у хворих з травмами хребта і спинного мозку. Простіше вирішується дане питання, якщо у людини з’явилися рани від довгого лежання на кінцівках. Наприклад, перед тим як лікувати пролежень на п’яті, під ногу пацієнта в області ікри або гомілки підкладають подушку, складену ковдру або будь-який інший подібний предмет. Його потрібно розмістити так, щоб п’ятка не торкалася поверхні ліжка. При пролежнях на куприку або сідницях застосовують інший метод декомпресії, використовуючи надувні подушки.
Терапія пролежнів III і IV ступенів проводиться виключно в стаціонарі. Рана в обов’язковому порядку очищається від гною (якщо він є) і від відмерлих тканин.
Далі накладають стерильні пов’язки з використанням мазей:
- «Тіотриазолін».
- «Бепантен».
- «Альгофин».
- «Ируксол».
- «Солкосерил».
Медикаментозна терапія проводиться з допомогою препаратів:
- Антибіотики.
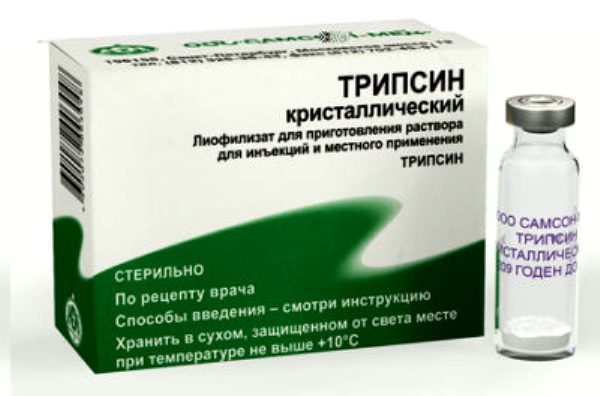
- Некролитические засоби, у складі яких є трипсин, коллагеназа, терилітин, дезокси-рибонуклеаза.
- Гиперосмолярные препарати зовнішньо у вигляді мазей і лініментів, витягають з рани гній, а також продукти некрозу.
- Ангіопротектори (покращують мікроциркуляцію біологічних рідин у тканинах).
- Протизапальні препарати («Преднізолон», «Гідрокортизон»,
- «Дексаметазон»).
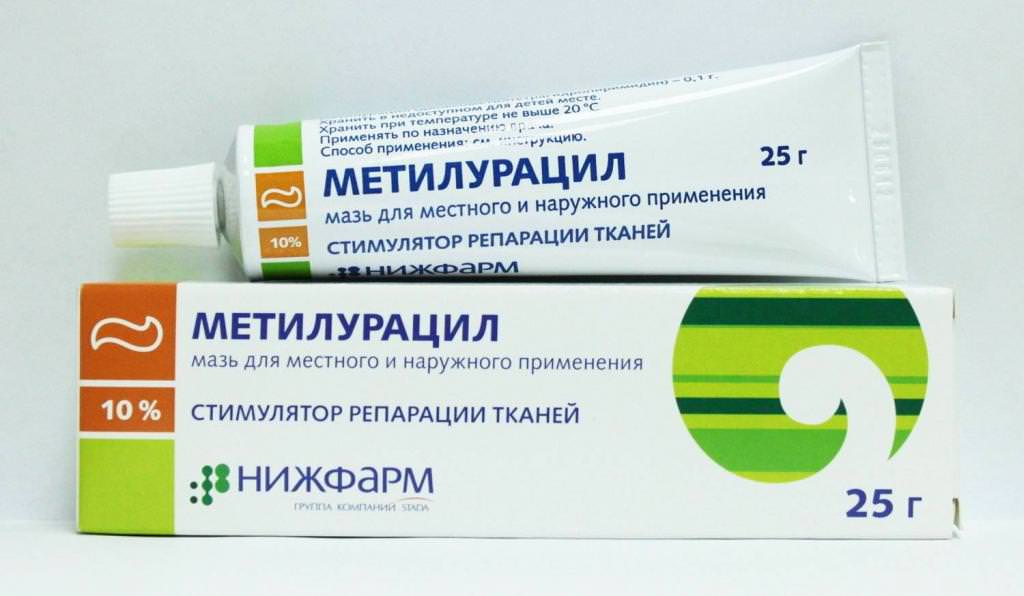
- Засоби, що стимулюють регенерацію («Винилин», «Метилурацил», «Стелланин»).
- Препарати, що містять срібло («Аргокрем», «Дермазин», «Арговит» і аналоги).
Крім медикаментозної терапії хворим призначається фізіотерапія: УВЧ, електрофорез, ультразвук, електролікування.

Терапія пролежнів II ступеня
Нагадаємо, що при такій патології некроз тканин вже має місце, але поширений він поки лише на епідерміс і дерму. Ці структури мають властивість швидко відновлюватися. Тому можна, не вдаючись до екстреним заходам, такі пролежні лікувати в домашніх умовах. Як це потрібно здійснювати? Основні і непорушні критерії терапії:
1. Ідеальна чистота одягу хворого та його постільних речей.
2. Забезпечення зняття компресії. Наприклад, як лікувати пролежень на куприку? Ця частина скелета є нижнім відділом хребта і представлена кількома рудиментными зрощеними хребцями. По суті, це видозмінений хвіст. Куприк відіграє важливу роль, так як до нього прикріплені багато зв’язки і м’язи, що беруть участь в роботі кишечника і сечостатевої системи. Знаходиться він над сідницями.
У хворих, постійно лежать на спині, відбувається здавлювання шарів шкіри, м’язів і зв’язок. Оскільки гіподерми в цьому відділі людського тіла майже немає, пролежні тут розвиваються дуже швидко. Погіршує ситуацію й те, що ділянку куприка часто знаходиться в умовах високої вологості, так як хворий робить під себе акти сечовипускання і дефекації. Така ж картина спостерігається і з пролежнями на сідницях. Ця частина тіла найбільш страждає від вологи і забруднень каловими масами, тому вимагає дуже ретельної гігієни.
Щоб не було пролежнів, а також у разі їх появи, хворого потрібно кожні 1,5-2 години перевертати із спини на правий або лівий бік. Якщо йому важко утримувати таке положення, потрібно підкладати під спину згорнутий в рулон ковдру. Оптимальний варіант – купити спеціальну медичну ліжко і протипролежневий матрац (він оснащується отворами, в які нагнітається повітря).

У питанні, як лікувати пролежні на сідницях в домашніх умовах, декомпресія з допомогою такого матраца також дуже актуальна. Якщо його немає, можна скористатися радою народних знахарів і зшити маленьку подушечку (за розміром сідниць), яку потрібно наповнити просом, рисом, сочевицею або пшеницею.
Забезпечити декомпресію можна і за допомогою спеціальних надувних гумових подушках з отвором у центрі, які потрібно підкладати під спину в області куприка так, щоб він не торкався ліжка.
3. Масаж. Його потрібно виконувати легкими погладжуючими рухами, майже не чинячи тиску. Саму рану розминати можна, лише ділянки шкіри навколо неї. Масаж потрібен для того, щоб поліпшити циркуляцію крові та лімфи.
4. Санобробка рани. Це один з основних моментів у питанні про те, як лікувати пролежні в домашніх умовах. Будь-яка санобробка травмованих поверхонь повинна проводитися в стерильних рукавичках. Якщо таких у будинку немає, тому особі, хто виконує процедури, необхідно ретельно вимити руки, а після обробити їх спиртовим розчином. При пролежнях II ступеня з’являються пухирі з ексудатом всередині або відкрита рана, якщо шкіра пухиря лопається. Санобробку потрібно виконувати за наступною схемою:
- Зняти попередню пов’язку.
- Дезинфікуючим розчином (можна використовувати «Хлоргексидин») омити ранову поверхню, при цьому потрібно видалити залишки крему або мазі, а також лупиться або відшаровується шкіру.
- Дезінфікуючий речовина змити розчином.
- Рану обережно (не витираючи) просушити стерильними серветками.
- Нанести бактерицидний цілющий спрей або крем.
- Закрити пролежень стерильною пов’язкою.
Проводити весь алгоритм цієї процедури потрібно щоразу після забруднення пов’язки в процесі актів сечовипускання або дефекації хворого або планово раз на добу.
В якості лікувальних засобів, які накладаються на рану, можуть використовуватися креми та мазі «Винин», «Левосин», «Левоміколь», «Дермазин» та їх аналоги.
5. Забезпечити хворого якісним харчуванням.
Терапія пролежнів I ступеня
Це найсприятливіший (якщо можна так висловитися) вигляд пролежнів, так як в даному випадку поверхня шкіри не порушена. На першій стадії в місці майбутньої рани може з’явитися хворобливе почервоніння. Іноді воно свербить, дуже рідко лущиться. У деяких людей гіперемії не спостерігається. Вони відчувають тільки печіння або будь-який інший дискомфорт в тому місці. Ці нешкідливі симптоми вимагають підвищеної уваги і вживання термінових заходів.
Наприклад, як лікувати пролежні п’ят? Шкіра на них у більшості людей практично не має гіподерми, тому амортизація між кістками і поверхнею ліжка дуже слабка. Хворі, постійно лежать на спині, починають відчувати в п’ятах печіння, але гіперемія має місце у невеликої частини хворих. Вище вже говорилося, що пацієнтові потрібно забезпечити таке положення ніг, щоб його п’яти не стосувалися ліжка.
Крім того, людину потрібно перевертати із спини на бік, а якщо здоров’я дозволяє, то саджати так, щоб він опускав ноги на підлогу.
Дуже важливо регулярно розминати йому п’яти, після чого змащувати їх камфорним або саліциловим спиртом, а далі накладати ангіопротекторні (покращують мікроциркуляцію) і протизапальні засоби. Для цих цілей використовують «Дексаметазон», «Пентоксифілін», «Троксевазин» та інші.
Народна медицина
Знахарі накопичили багатий досвід і добре знають, чим лікувати пролежні. Фото нижче демонструє процес приготування одного з зілля.

Самий простий і загальнодоступний спосіб, який можна застосовувати при пролежнях ІІ і навіть ІІІ ступеня – це прикладання до рани розрізаного вздовж листка алое (внутрішньою стороною до рані) або подрібненого листа каланхое.
Деякі лікарі радять прикріплювати пов’язкою до запаленої рані на всю ніч чистий капустяний лист.
В якості бактерицидного засобу для обробки ран і для компресів використовують ялицеве масло. Потрібно додати кілька крапель в кип’ячену воду.
Всім відома календула (нігтики) також володіє високою протизапальною та антибактерицидну ефектами. Мазь з неї готують так: подрібнені сухе листя без дотримання суворих пропорцій додають вазелін і добре перемішують. Отриманим засобом змащують рани кілька разів в день. Крім того, можна щодня пити чай з календули і ромашки, додаючи за смаком мед.
Давно з найкращого боку зарекомендував себе муміє. Купити його розчин можна в будь-якій аптеці. Муміє потрібно наносити на серветку і прикладати до пошкодженої поверхні.
Чим небезпечні пролежні
Поява подібних ран на шкірі порушують імунний статус і значно знижує здатність організму хворого протистояти основної хвороби. Головна небезпека пролежнів полягає у можливості їх інфікування, що призводить до розвитку сепсису. Будь-яка інфекція неминуче спричиняє інтоксикацію організму. Також у хворих часто спостерігається анемія, гіпопротеїнемія (зниження кількості білка в плазмі), амілоїдоз внутрішніх органів, що призводить до ниркової і печінкової недостатності.
Особливо небезпечні пролежні у літніх. Як лікувати таких людей? Потрібно обов’язково враховувати такі вікові зміни:
- Зменшення кількості жирової клітковини, що негативно позначається на її функції амортизації.
- Зниження активності імунного захисту, внаслідок чого вони частіше молодих схильні до різних захворювань.
- Ослаблення активності регенерації тканин, тобто травми у них з’являються частіше, ніж у людей інших вікових категорій, а лікування проходить важче і довше.
- Багато літні люди страждають різними захворюваннями внутрішніх органів. У них часто спостерігаються проблеми з роботою кишечника та шлунка, з серцем і тиском.
Ці причини можуть стати протипоказанням для проведення хірургічного лікування, тому вся надія тільки на консервативну терапію.
Правила її проведення у літніх не відрізняються від тих, що викладені вище. Важливо обов’язково забезпечувати цим людям харчування, багате вітамінами, білками, мікроелементами. Також потрібно підтримувати в їх організмі водний баланс. Літнім потрібно випивати в день не менше 1,5 літра мінеральної негазованої води.

Зрозуміло, потрібно обов’язково дотримуватися гігієни, часто міняти підгузники вбирають, при цьому обмиваючи сечостатеві органи, стежити, щоб на одязі і простирадлах не було складок, не залишалося крихт від їжі.
Профілактика
Медики вважають, що поява пролежнів у тяжкохворих – це неминуче ускладнення. Особливо сумна картина спостерігається в нашій країні. У багатьох російських стаціонарах навіть ліжка з автоматично піднімаються спинками – велика рідкість, а про протипролежневих матрацах і говорити не доводиться. Тому вся відповідальність за стан шкіри хворого лягає на медперсонал і родичів.
Пацієнтам необхідно забезпечувати гігієну, вчасно міняти загрязнившееся постільна білизна, одяг, надавати їм необхідну кількість всмоктують вологу підгузників і повноцінне харчування.

Хорошою профілактикою пролежнів є часте і регулярне зміна положення тіла хворого (перевертання) і легкий масаж.
Ці заходи допоможуть знизити ризик виникнення пролежнів.