У світі досить багато захворювань, які є рідкісними, лікуються складно або зовсім не піддаються терапії. Чума і холера – особливо небезпечні інфекції, які ведуть до смертельного результату. Крім них, звичайно ж, є й інші, подробиці про які наведені нижче. Наказ про особливо небезпечних інфекціях був виданий ВООЗ. У ньому були прописані основні профілактичні заходи, поведінка в разі зараження і контакту з хворим.
Чума
Чума (лат. pestis «зараза») – гостре природно-інфекційне захворювання, що відноситься до розряду карантинних станів. Чума – особливо небезпечна інфекція, що протікає винятково важко і супроводжується безперервною лихоманкою, ураженням лімфовузлів, порушення роботи легенів, серця, печінки. Заключна стадія представлена зараженням крові і летальним результатом.
Збудником особливо небезпечної інфекції є бубонна паличка, відкрита ще в 1894 році французьким ученим Олександром Йерсеном і японським лікарем-бактеріологом Китасато Сибасабуро. За їх висновками, цей агент переносять на собі чорні і сірі пацюки, бабаки, ховрахи, піщанки, мышеподобные гризуни, кішки, верблюди, деякі види бліх.
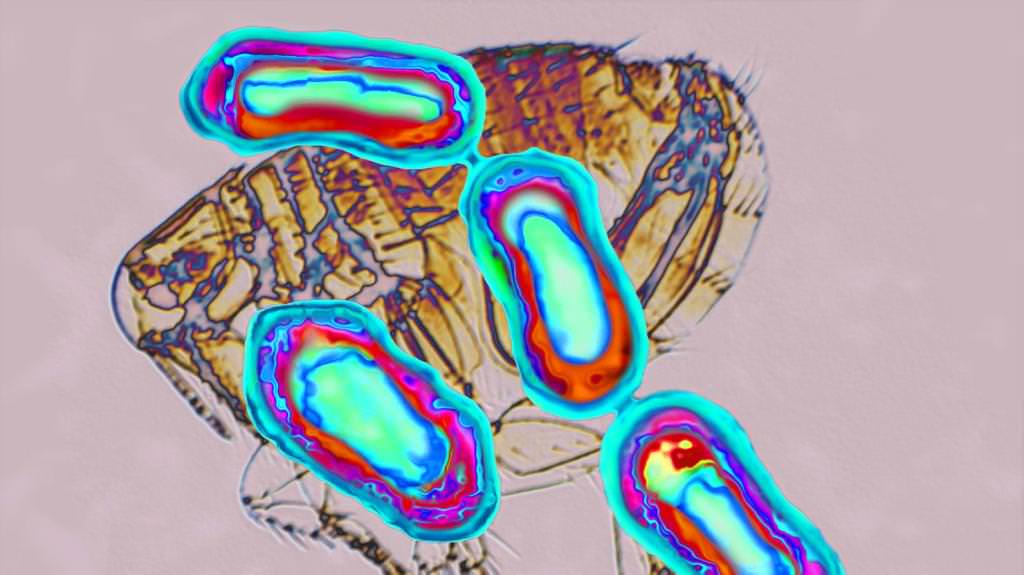
Зараження чумою відбувається миттєво при укусі блохи, заселенні місця проживання гризунами та іншими тваринами – носіями бубонної палички. Потрапляючи через мікротравми на шкірі, через слизові оболонки або кон’юнктиву, вірус починає поширюватися з космічною швидкістю. На місці укусу (зараження) у людини виникає гниюча папула, заповнена білої мутною рідиною. Після розтину гнійника інфекція поширюється по всьому тілу. Наступною стадією розвитку хвороби вважається набухання лімфовузлів і труднощі з ковтанням. Буквально через кілька годин у хворого відзначається різкий підйом температури, порушення процесів дихання і серцебиття, зневоднення.