Періодичні колючі болі в області серця, відчуття перебоїв у його роботі. Хто не стикався з такими симптомами? Мало хто не розуміє, про що йде мова. Звертаючись з перерахованими скаргами до лікаря, найчастіше людина отримує рекомендацію крім ЕКГ пройти ехокардіографію.
Звичайно, при дослідженні можуть виявити грубу патологію, наприклад, зниження скоротливості стінок або вади серця. Але часто, особливо у дітей і молодих людей, у висновку ставлять діагноз: додаткова хорда (ДХ). Відразу виникає багато питань, оскільки термін мало відомий. Стаття розповість, що означає додаткова хорда, про причини її розвитку, про симптоми, лікування та методи діагностики та профілактики.
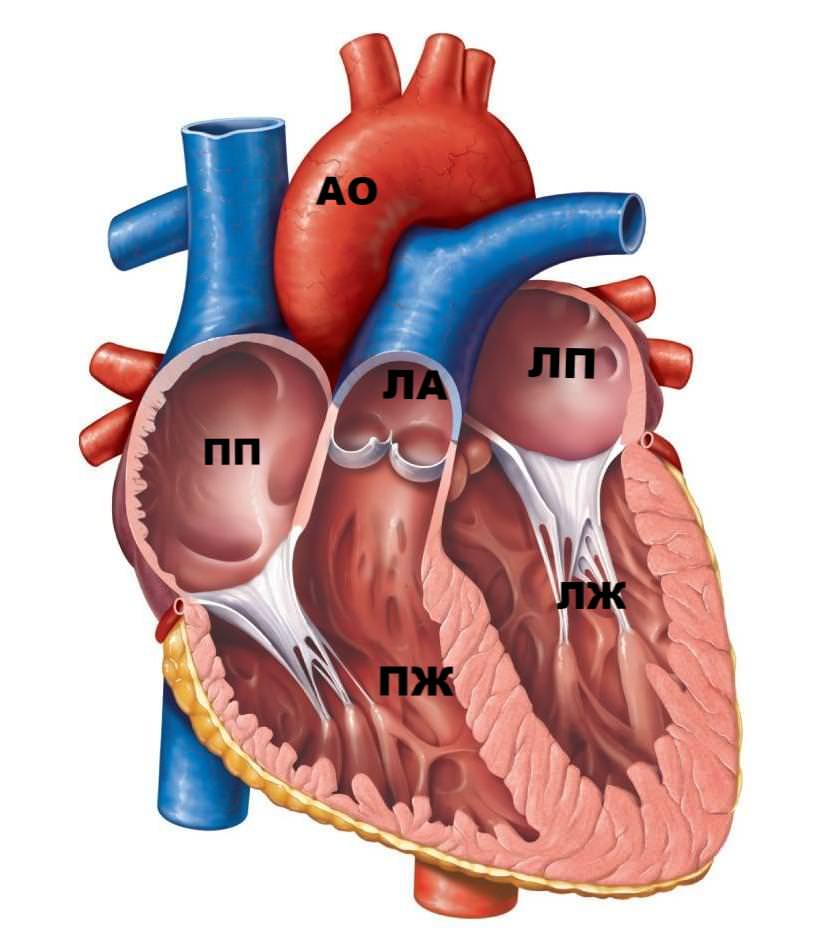
Трохи анатомії
Серце поділене на 4 камери: 2 шлуночка, 2 передсердя. Праві камери поділяє трикуспідального клапан, ліві – мітральний. Їхню роботу контролюють папілярні (сосочкові) м’язи. Від них беруть свій початок справжні хорди. Іншим кінцем вони кріпляться до стулок згаданих вище клапанів.
У нормі кров тече по венах у передсердя, потім потрапляє в шлуночки. Під час скорочення останніх кров повинна надходити в аорту і легеневий стовбур. Клапани перекривають їй зворотний шлях у передсердя. Справжні хорди перешкоджають прогинання стулок в порожнину передсердя, утримуючи їх у закритому стані.